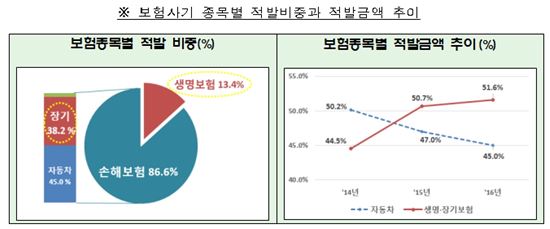
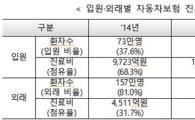
보험사기 나이롱환자 190여명 적발…허위·과다 입원으로 460억 타내
[아시아경제 정현진 기자] 상습적으로 허위 입원해 보험금을 460억원 가까이 타낸 '나이롱환자' 190여명이 대거 적발됐다.
금융감독원은 11일 장기간 상습적으로 허위·과다 입원한 것으로 보이는 보험사기 혐의자 189명을 적발했다고 밝혔다.
적발된 보험사기 유형은 총 5가지다. 우선 환자관리가 허술한 사무장병원 등 문제 병원을 찾아다니면서 허위 입·퇴원확인서를 받고 계속해서 입원하는 수법이 있다.
적발 사례 가운데 50여회에 걸쳐 500일 이상 반복 입원해 2억원 이상 보험금을 받아간 사례도 있었다.
또 전직 보험설계사가 나이롱 환자를 문제병원에 주선하고 허위·과다 입원을 하게 해 보험금과 요양급여비용을 받게 해 50억원 넘는 사기 보험금을 타내기도 했다.
일가족이 10년간 전국 20여개 병원을 찾아다니면서 120회에 걸쳐 반복·동반 입원해 숙식을 해결하고 7억원 상당의 보험금을 받아 생활비로 사용한 경우도 있었다.
과거 벌금형 등을 받았던 보험사기 이력자가 같은 수법으로 사기 규모를 키워서 보험금을 타가고, 사채업자가 채무자들에게 상환을 받기 위해 보험사기 수법을 제안해 30억원이 넘는 보험금을 받아가 적발되기도 했다.
금감원은 최근 보험사기 상시감시시스템을 도입, 보험사기 연루 가능성이 높은 고위험군에 대한 감시활동을 강화하고 조직적 보험사기에 대응하기 위한 사회연결망분석(SNA) 등이 이번 적발에 큰 도움이 됐다고 밝혔다.
금감원은 이번에 적발된 허위·과다입원 혐의자에 대해 경찰청에 통보하고 보험사기 집중단속기간 인 11월까지 경찰과 강력 단속해나갈 계획이다.
금감원 관계자는 "허위·과다입원은 주변 지인 등의 권유로 보험사기라는 죄의식 없이 범죄에 연루될 수 있어 각별히 주의해야한다"며 "보험사기로 의심되는 사고에 대해서는 보험범죄신고센터로 적극 신고해달라"고 말했다.
<ⓒ투자가를 위한 경제콘텐츠 플랫폼, 아시아경제(www.asiae.co.kr) 무단전재 배포금지>


![[시시비비] 과학, 맹신, 사기… 혼돈의 딥테크 주식](https://cwcontent.asiae.co.kr/asiaresize/308/2026051407271078513A.jpg)
![[초동시각]코스피8000 시대, AI투자도 대전환 시급](https://cwcontent.asiae.co.kr/asiaresize/308/2026051409011380770A.jpg)
![[기자수첩]소상공인에겐 너무 먼 일·가정 양립](https://cwcontent.asiae.co.kr/asiaresize/308/2026051409481693494A.jpg)












![[Why&Next]해외매출 비중 90%…K-뷰티, 수익성 엇갈린 '이 공식'](https://cwcontent.asiae.co.kr/asiaresize/308/2026051116551658156_1778486116.png)







!["10년 만에 해냈다…이번엔 진짜" 반도체 호황에 1분기 경상흑자 '사상최대'[BOK포커스]](https://cwcontent.asiae.co.kr/asiaresize/309/2026051315410261534_1778654463.png)