한국은행과 국민건강보험공단이 처음으로 연명의료회복 가능성 거의 없을 때 생명만 연장하는 시술. 환자의 신체적 고통을 수치화했어요.
그 결과, 우리가 막연히 알고 있던 '연명의료의 현실'은 생각보다 훨씬 더 무겁고 고통스러운 모습이었습니다.
많은 고령층이 "회복 가능성이 없다면 연명의료를 원치 않는다"고 말하지만,
실제 임종기 의료현장에서는 이런 개인의 선택이 충분히 반영되지 못하고 있었죠.
연구진은 이 간극을 해소하지 못하면, 환자의 존엄성뿐 아니라
가족의 경제·심리적 부담, 사회적 비용까지 커질 수 있다고 경고했습니다.
"당사자 고통에 주목해야 합니다"
(고통지수 → 연명치료 비율 → 가족·사회 부담)
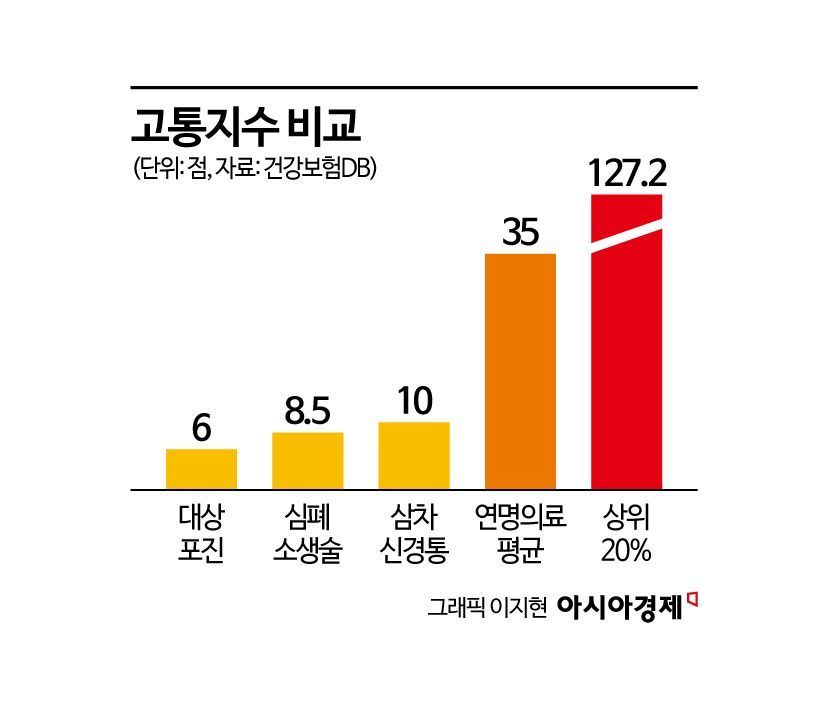
세계 첫 '연명의료 고통지수'… 상위 20%는 12.7배 고통
연구진은 세계 최초로 '연명의료 고통지수여러 연명의료 시술이 누적될 때 생기는 통증을 점수화한 지표'를 만들었어요.
이 지수는 연명의료가 단일 질환이나 단일 시술에서 느끼는 고통과는 전혀 다른 차원의 부담이라는 점을 확인시켜줍니다.
연명의료 환자의 평균 고통 점수는 35점.
대상포진(6점), 심폐소생술(8.5점), 삼차신경통(10점) 등 대표적인 극심한 통증보다 약 3.5배 높았습니다.
특히 고통지수 상위 20% 환자는 127.2점을 기록해, 기존 단일 질환 기준으로는 설명하기 어려운 '12.7배의 극한 통증'을 겪고 있었죠.
이 지수는 심폐소생술, 항암제 투여, 인공호흡기, 체외생명유지술바깥 기계로 심장·폐 기능을 대신해주는 시술.등
법정 연명의료 시술 7종의 통증 강도와 시행 빈도를 종합해 계산했습니다.
환자 본인이 응답할 수 없는 상황을 고려해,
연명의료 후 회복한 환자들의 경험을 기반으로 '보수적'으로 추정한 값이라는 점을 감안하면,
실제 고통은 이보다 높을 가능성도 있습니다.
"원치 않는 연명치료는 계속되고 있어요"
조사는 또 하나의 중요한 사실을 보여줍니다.
환자의 선호와 실제 의료현장 사이에는 큰 괴리가 있다는 점이에요.
65세 이상 고령층의 84.1%는 "회복 가능성이 없다면 연명의료를 원치 않는다"고 답했지만,
실제 사망자 중 연명의료를 유보하거나 중단한 비율은 16.7%에 그쳤습니다.
대부분의 고령 환자가 자신의 의사와 무관하게 임종 직전까지 연명의료 시술을 받는 상황인 거죠.
이런 괴리는 사전 논의 부족, 윤리위원회연명의료 결정 시 병원 내 판단을 돕는 기구. 접근성, 임종기 판단의 어려움 등 제도적 요인이 복합적으로 작용한 결과입니다.
중단 결정도 임종 직전에서야 이뤄지는 경우가 많아, 연명의료의 목적과 환자의 삶의 질이 계속 충돌하는 구조가 반복되고 있어요.
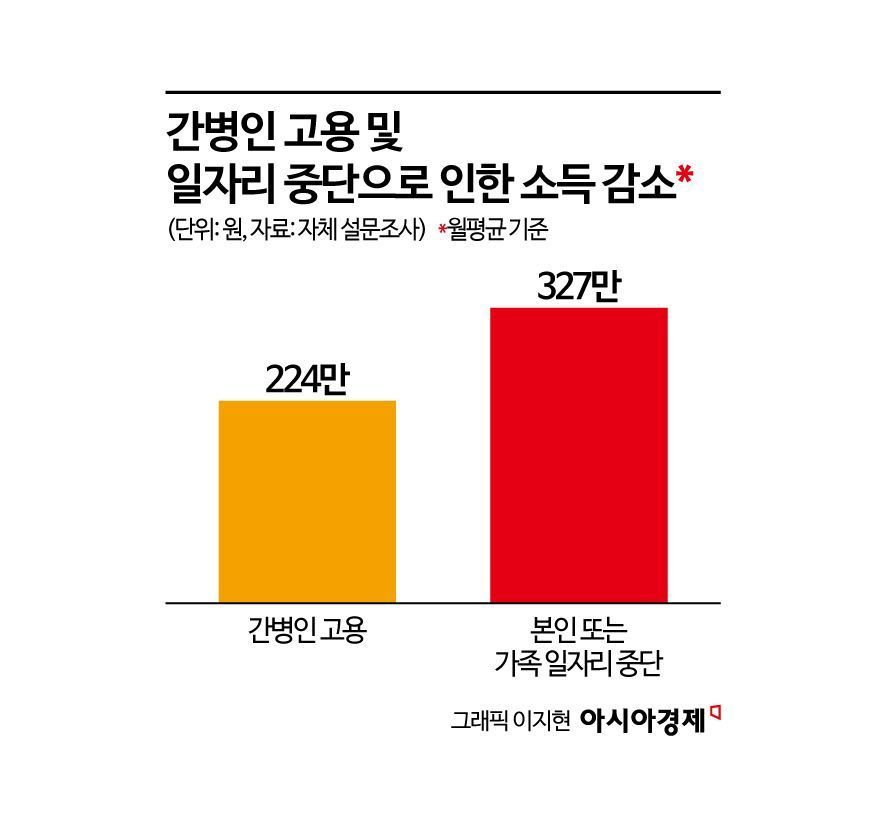
환자·가족의 부담은 더 커지고…사회적 비용연명의료로 인해 사회가 부담하는 의료·간병·보험 재정.도 급증
연명의료는 환자와 가족에게 심리적 부담뿐 아니라 실제 비용도 크게 늘립니다.
연명의료 환자의 임종 전 1년간 본인부담 의료비는 2013년 547만 원에서
2023년 1088만 원으로 10년 만에 두 배가 됐어요.
65세 이상 가구 중위소득의 약 40%에 해당하는 규모죠.
여기에 간병비나 소득손실 등을 고려하면 부담은 더 커질 수밖에 없습니다.
사회적 비용 증가 속도도 가파릅니다.
지금처럼 고령 사망자의 약 70%가 연명의료 시술을 받는 구조가 유지되면,
건강보험 연명의료 지출은 2030년 약 3조 원, 2070년에는 16조9000억 원까지 늘어날 전망이에요.
반면 환자의 선호가 제대로 반영돼 시술 비율이 15% 수준으로 낮아질 경우,
지출은 약 3조6000억 원으로 떨어지고, 절감된 재원을 호스피스·돌봄 인프라 확충에 활용할 수 있다는 분석도 나왔습니다.
"환자의 선호를, 더 구체적으로 기록할 수 있어야 합니다"
(사전연명의료의향서 항목 확대)
환자의 의사가 실제 의료현장에서 존중받기 위해서는 사전연명의료의향서내가 받고 싶은/받기 싫은 연명의료를 미리 적어두는 문서.를 더 개인화하고,
선택 항목을 세분화하는 과정이 필요하다는 데 연구진은 의견을 모았습니다.
지금의 서식은 연명의료 중단 여부를 '일괄 선택'하는 형태라,
환자의 가치관·종교적 신념·시술별 선호가 충분히 드러나지 않아요.
그래서 임종기에 접어들면 의료진과 가족도 환자의 의중을 명확히 파악하기 어렵고,
그 결과 원치 않는 연명의료가 반복되는 상황이 생깁니다.
새롭게 제안된 서식은 훨씬 정교한 의사 표현을 가능하게 합니다.
▲ 법정 연명의료 시술별 선택적 거부
▲ 인공영양공급 여부
▲ 장기기증 의사
▲ 의료결정 대리인 지정
▲ 희망하는 임종 장소·돌봄 방식 등 자유서술 항목
이 같은 개편 방향의 핵심은 '연명의료를 줄이자'가 아니라,
삶의 마지막 순간까지 환자의 선택을 실질적으로 존중하자는 데 있습니다.
연구진은 특히 중소병원·요양병원에서도 환자의 자기결정권이 구현될 수 있도록,
제도적·재정적 지원을 강화해야 한다고 강조했습니다.












![[르포]"말해봤자 싸움만 나유"…계엄 후 더 깊게 숨은 '충남 속내'](https://cwcontent.asiae.co.kr/asiaresize/304/2026051223490460082_1778597344.jpg)
